放射線科、放射線技術科について
当科は、マルチディテクターCT装置(MDCT)、MRI装置、血管造影装置、乳房撮影装置、一般X線撮影装置が装備され、これらの装置を用いた画像撮影及び診断と治療(インターベンショナル・ラジオロジー)を行っています。
特徴・特色
マルチディテクターCT=MDCT装置=を駆使した3Dによる大血管の描出や、MRIを用いた血管の描出を行うなど、出来うる限り患者様に負担をかけない検査をいたしております。
また、外来紹介にてマンモグラフィー、CT、MRIの検査を行っており、地域医療に貢献しています。
(外来紹介は地域医療連携室で随時受け付けています。)
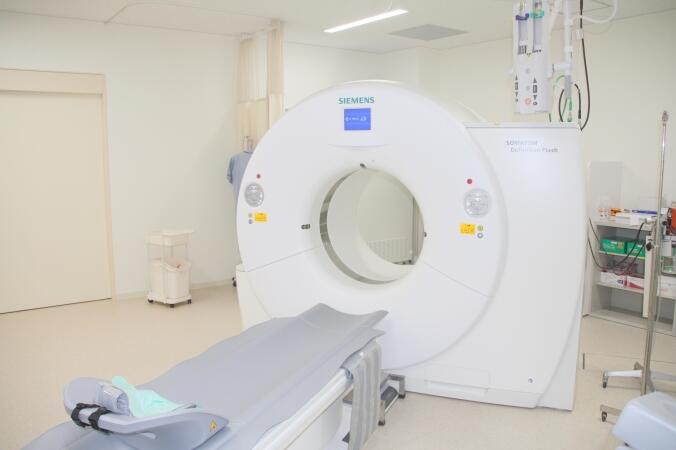
MDCT
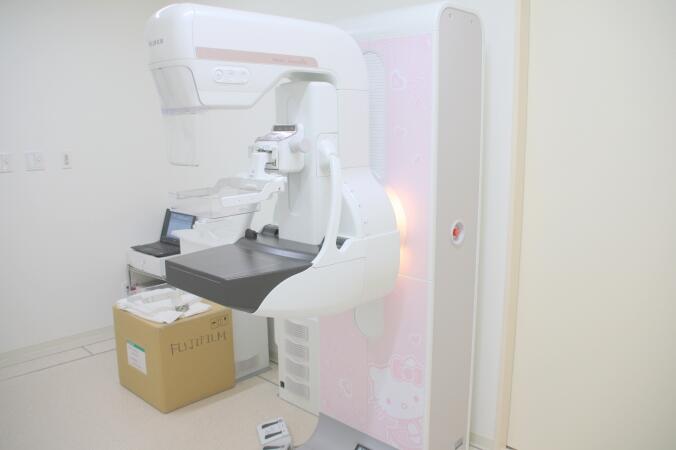
マンモグラフィ検査装置
CTなどの放射線検査を受けられる方へ
放射線を用いる検査を行うに当たり、医師や歯科医師は放射線を用いない他の検査に代用できるか検討を行っています。また得られる結果により病気の診断や体の不具合の様子(部位や程度)がわかり、治療方針決定などに寄与し、被ばくというリスク以上の有益性があると判断して検査を行っています。
ほとんどの放射線検査は、放射線障害を心配するような大量の放射線を使っていません。大量の放射線に被ばくすればがんのリスク(危険度)が増えることは多くの研究で明らかになっています。およそ100mSv(ミリシーベルト)以上の放射線の量(「線量」といいます)では、線量とともにがん死亡が増加することが確認されています。しかし、CT検査で受けるような少量の放射線とがんの関係については科学的に明らかにされていません。また、ある線量を何回かに分けて受けた場合には、同じだけの線量を一度に受けた場合よりもリスクが小さくなることが知られています。CT検査で受ける程度の放射線によってがんリスクが増えるかどうかを実証することは非常に困難ですが、仮に増えたとしてもその大きさは喫煙、食事、ウィルスや環境汚染物質など、他の要因によるがんリスクと比べてかなり小さいと見積もられます。
検査の種類や内容によって被ばく線量は異なりますが、放射線検査での被ばくは部分的な範囲で、使用する線量も必要最低限になるよう調整されています。
CT検査の線量は、撮影部位(頭部・胸部・腹部・全身など)や撮影手法により異なりますが、1回あたり5-30mSv程度です。胸部X線撮影のように線量が少ない検査(0.05mSv程度)に比べると、CT検査の方が線量は多くなりますが、がんリスクという観点からみると、少量の放射線ということになります。
当院でのCTでの被ばく線量は以下のようになります。
| 頭部 | 顎部 | 胸部 | 腹部 | 胸腹部 | 心臓 |
| 4.1 | 1.3 | 4.9 | 7.5 | 10.6 | 21.7 |
単位mSv
2019年5月1日~12月31日に検査を受けた体重50~70kgの方の平均
心臓のみ造影剤投与前と造影剤投与後の撮像をあわせた線量、その他は非造影撮像の線量
なお普通に生活していても、2.4mSv/年(世界平均)の放射線を自然界から受けています。自然放射線の量は、地域により差があります。日本での平均は2.1mSv/年と言われています。
市立大村市民病院 2020/04/01
参考文献
解らないことだらけの放射線被ばく 日本診療放射線技師会編
本当のところを教えて!放射線のリスク 日本放射線影響学会編
放射線被ばくの正しい理解 荒木力著
新版 生活環境放射線(国民線量の算定) 原子力安全研究協会編
スタッフ
《医師》
放射線診療部長兼放射線科科長:木村正剛
日本放射線学会放射線診断専門医
《放射線技術科》
放射線技師 8名
受付 2名
《認定資格》
第1種放射線取扱主任者 2名
第2種放射線取扱主任者 1名
肺がんCT検診認定技師 2名
検診マンモグラフィ認定技師 2名

